 Из-за чрезмерной нагрузки на нижние конечности у некоторых людей может развиться патология, именуемая как маршевая стопа. В медицинском справочнике это заболевание также значится, как маршевый перелом или болезнь Дейчлендера. А еще ее называют болезнью новобранцев, не привыкших к ежедневным марш-броскам.
Из-за чрезмерной нагрузки на нижние конечности у некоторых людей может развиться патология, именуемая как маршевая стопа. В медицинском справочнике это заболевание также значится, как маршевый перелом или болезнь Дейчлендера. А еще ее называют болезнью новобранцев, не привыкших к ежедневным марш-броскам.
Происходит патологическое изменение структуры плюсневых костей.
Кроме профессиональной предрасположенности (молодые бойцы в начале службы, люди, чей род занятий связан с постоянным пребыванием на ногах, длительной ходьбой или переноской тяжелых грузов), данная патология может быть следствием плоскостопия или длительного ношения неудобной обуви.
Причины развития патологии
Существует несколько групп риска, у кого вследствие их постоянной деятельности может произойти данное структурное изменение стоп.
- Призывники-новобранцы.
Молодые люди попадают в непривычные для себя условия:
Эти условия неблагоприятно сказываются на состоянии тонких, весьма уязвимых, костей стопы. От длительного и чрезмерного давления может произойти перелом. Наиболее подвержена изменению 2-я плюсневая кость, иногда маршевая стопа захватывает 3-ю и 4-ю. Гораздо реже наблюдается перелом 1-й и 5-й плюсневых костей. Обратите внимание, патология даже названа в честь данной группы «маршевая», то есть из-за изнурительных маршей.
- Профессионалы и любители туристического отдыха.
Здесь также не избежать длительных переходов по пересеченной местности, особенно, горного типа. Нижние конечности не только должны выдерживать вес тела, но и справляться с дополнительными нагрузками (рюкзак со снаряжением, подъемы и спуски).
Правда, туристы – это не только отдыхающие на лоне природы. Любители увлекательных туристических поездок с осмотром достопримечательностей также могут стать жертвами развития патологии. Особенно это касается женщин, которые предпочитают носить обувь на каблуке. Ни в коем случае не стоит обувать такие туфли, для длительных прогулок следует приобретать удобную, свободную, мягкую обувь на плоском ходу.
- Профессиональные спортсмены со стажем.

Велик риск получить перелом тонких костей стопы в момент изнурительных тренировок при подготовке к соревнованиям. Патология может развиться у спортсменов, которые какое-то время не занимались, а затем снова вошли в строй. Иногда причиной может стать смена модели спортивной обуви.
- Постоянная занятость
В группе риска профессии, требующие длительного пребывания на ногах:
Маршевая стопа спровоцирована:
Ее рассматривают исключительно, как патологическую перестройку диафизарной костной ткани, развивающуюся на фоне изменившихся внешних факторов и под действием постоянной функциональной перегрузки стопы. Патологию не стоит рассматривать, как воспалительную или онкологическую.
Симптоматика
Первым признаком нарушения становится боль. Она может быть острой или первично-хронической, в первом случае ярко выраженный симптом, во втором – менее выраженный:
- Острая: проявляется через несколько дней после перенапряжения (встречается реже),
- Первично-хроническая: нарастающая, развивающаяся постепенно.
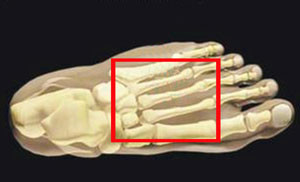
Болевые ощущения появляются в средней части стопы, иногда нестерпимые, интенсивные. В результате человек старается меньше нагружать травмированную конечность, походка изменяется, появляется хромота.
Из видимых симптомов отметим образование отечности стопы в области плюсневых костей разной интенсивности: там, где перелом, припухлость плотнее.
В зоне поражения наблюдается повышенная чувствительность кожного покрова. Изменение цвета кожи (покраснение) встречается очень редко.
Маршевой форме перелома не свойственны симптомы, сопровождающие большинство переломов костей: повышенная температура, изменение состава крови, открытая форма.
Диагностика
Болевые ощущения и отечность, как явные признаки нарушения, требуют обязательного обращения в медучреждение для выяснения причин, постановки диагноза и, конечно же, назначения терапии для избавления от расстройства.
Маршевый – это всегда закрытый перелом. Однако традиционной рентгенограммы может оказаться недостаточно, потому что на снимке характерных линий перелома не будет.
Нарушение целостности костной ткани происходит внутри, при этом поверхность косточки остается с виду нетронутой (отломки остаются соединенными тонким слоем костной ткани). Четкое фиксирование перелома маршевого типа с помощью рентгена можно различить только через месяц-полтора.
Когда рентгенограмма не дала результата, применяется пальпация. Если при прощупывании зоны поражения пациент ощущает резкую боль, если наблюдается характерная отечность средней части стопы, то и диагноз очевиден.
Для диагностирования перелома плюсневых костей также назначается МРТ. Особенно исследование действенно при свежих разрывах.
Отметим также, что патологическое изменение структуры плюсневых костей имеет несколько фаз:
- Наблюдаются начальные признаки перестройки структуры диафиза и окружающей его надкостницы. В поперечном сечении или немного вкось просматривается гомогенное просветление шириной 1-3 мм. Вокруг диафиза в зоне просветления образуется периостальная костная мозоль (локально или захватывает весь диафиз).
- Усиление периостальных наслоений, приобретение костной структуры с выраженными признаками слоистости. Плотные наслоения на рентгене просматриваются хуже.
- Просветление на рентгенограмме не просматривается из-за чрезмерного периостального наслоения. Диафиз утолщается и деформируется, особенно в зоне перестройки. Болевые ощущения сглаживаются.
- Постепенное рассасывание периостальных наслоений, структура диафиза восстанавливается. На снимке диафиз выглядит утолщенным, но четким и с ровными краями.
Терапевтическое воздействие
Лечить перелом маршевого типа несложно. Применяются консервативные методы:
При соблюдении правил лечения пациентам удается полностью выздороветь и снова вернуться к привычному образу жизни.
Маршевые стопы – не смертельное заболевание, но данное нарушение может привнести дискомфорт в повседневное течение жизни. Нужно следить за качеством обуви, не переусердствовать с физическими нагрузками, а в случае появления признаков патологического состояния не медлить с обращением к специалисту.





